
30歳代までの暴飲暴食、睡眠不足、ストレスなど不摂生が40歳代~50歳代になって異常が発生する方が多いようです。
頻脈や動悸、胸の苦しみ、ふらつき、倦怠感など心疾患に起因するものも、食事と運動によって予防が可能です。
不規則な生活リズムを改善することが前提となりますが、十分な睡眠を確保し、食事も腹八分目を目指し、ストレスを持ち込まないことが大切です。
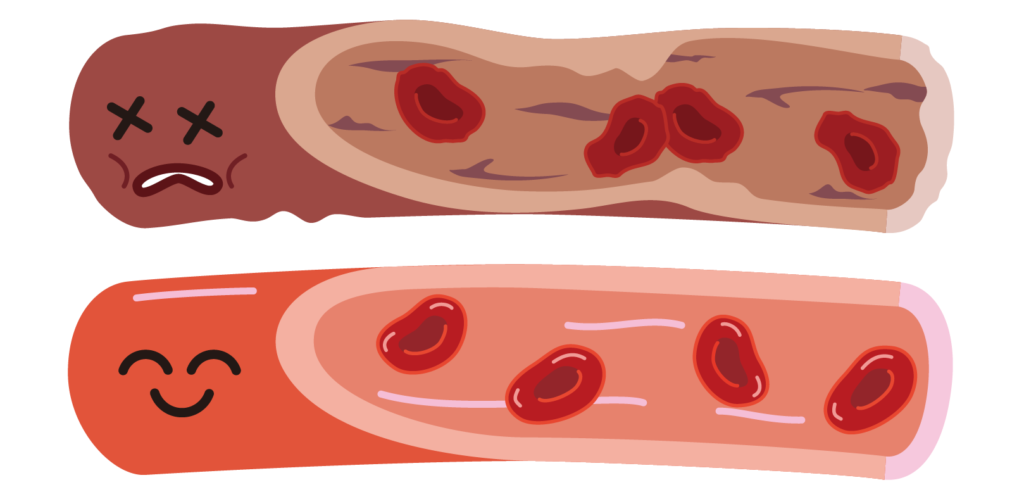
生活習慣や食事を見直して、適度な運動をすることで、ドロドロの血液が血液サラサラへと改善していきます。
それでもダメなときはどうすれば良いのでしょうか?
私自身を事例として、どのように対処するのかをまとめてみました。
不整脈と言われたら
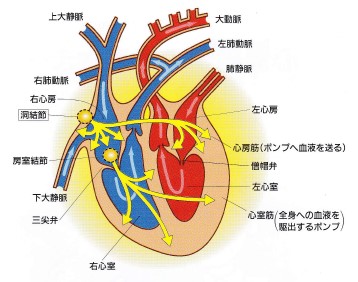
不整脈と診断された時、あなたがどのような不整脈であるのかを認識する必要があります。
心臓の筋肉の収縮は「洞結節(どうけっせつ)」からの電気刺激が心房と心室をつなぐ「房室結節(ぼうしつけっせつ)」を通って左右の心室の筋肉へと伝わります。
不整脈とは、この電気刺激に異常があって、脈が不規則になる症状の総称です。
不整脈には、脈の乱れ方によって3種類のタイプに分類されます。
■期外収縮
「期外収縮」は「洞結節(どうけっせつ)」とは別の場所からやや早いタイミングで心臓に電気刺激が流れる現象です。
この電気刺激が心房から発生(心房性期外収縮)する場合と心室から発生(心室性期外収縮)する場合で呼び名が変わってきます。
■徐脈

「除脈」は「洞結節(どうけっせつ)」の異常によって電気刺激がつくられなくなることで、脈が遅くなったり、時には心臓が止まったりします。
または「房室結節(ぼうしつけっせつ)」へ電気刺激が伝わらなくなることで、脈が遅くなります。
前者を「洞不全症候群」、後者を「房室ブロック」といいます。
■頻脈

「頻脈」は「洞結節(どうけっせつ)」以外で電気刺激がつくられることで電気の旋回が起きたり、心房と心室の間に余分な伝導路があるため電気の旋回が起きることで発生します。
頻脈を発生する病態には、心房細動、心室細動、発作性上室性頻拍、心室頻拍、WPW症候群などがあります。
不整脈には治療が必要なものと、そのまま放置してよいものがあります。
また、年齢によっても診断結果は変わってきます。
ご自身の不整脈がどのタイプか確認して通院されることが望ましいです。
もう少し詳細に確認したい方は、こちらの記事で不整脈について説明しています。
タップして内容を確認してください。
原因は加齢と無理することで生まれている
健康診断の受診結果で不整脈と言われたのが30歳代の半ばでした。
二次健診も受信して、特に問題はなさそうだから様子を見ましょうとなりました。
当初は、発作性のものであったと思いますが、検査の時に発症していたり、いなかったりで放置していました。
今になって思えば、この時は自然と治るだろうと安易に思ってしまったのです。
仕事も忙しく不整脈と真摯に向き合っていなかったというのが本音です。

当時は当然働き方改革もありませんので、仕事の納期が迫れば残業・休日
出勤・徹夜も当たり前の状態でした。
そのため、睡眠不足は日常的ですし、毎日ストレスを感じる日々、生活リズムが崩れて、夜中のラーメンやストレス解消の深酒、暴飲暴食も要因の一つであったと思います。
不整脈は、頻脈と言われる異常に速い脈や徐脈と言われる遅い脈のように、脈の打ち方が異常な状態を意味します。
不整脈で最も多い原因は加齢と体質ですが、ストレス、睡眠不足、暴飲暴食、疲労によっても不整脈は起こりやすくなります。
私の場合も、若い頃のストレス、睡眠不足、暴飲暴食、疲労が蓄積され、加齢と共に数年後に心房細動という病名で再び顕在化したものです。

日頃から、摂生を心がけていれば発症していなかった。もしくは、発症したとしてももっと高齢になってからだったのかもしれません。
不整脈を発症していないあなたは、生活習慣を見直して、改善することがあれば、今すぐ改善を始めるべきです。
正しく怖がることが大切

どうして不整脈が発症するのか、その仕組みを知って正しく対処できれば怖い病気ではありません。
しかしながら、仕組みを知ったから放置してよい病気でもありません。
自分の状態を知って正しく対応していくことが大切です。
期外収縮、除脈、頻脈の3タイプについても、症状によって処方が必要な場合と不要な場合があります。
いずれにしても、一度診察してもらったほうがい良いと思います。
では、「こわい不整脈」と「こわくない不整脈」はどのような症状があるのでしょう。
こわい不整脈
死に至ることもあるので、専門医に診察してもらい指導を受けることが必須です。
■失神症状

「急に意識がなくなる」ような場合、一時的に心停止や極端な頻脈を発症している可能性があります。
失神症状を発症した場合には最も危険な状態のため、可能な限り早期に病院で診察を受けて、失神の原因を調べて専門医の指導のもとで治療を始める必要があります。
■除脈:強い息切れ

「体を動かす時に、強い息切れを感じる」ような場合、脈拍数が1分間で40回以下の時は脈が遅くなりすぎて、心不全を発症している可能性があります。
この場合、病院で診察を受けて、ペースメーカー治療が必要かの判断を専門医に仰ぐ必要があります。
■頻脈:突然の動悸
「突然の動悸」は頻脈を発症していると考えられます。
1分間の脈拍数が120回以上で、突然の開始と停止や不規則な脈は病的な頻脈といえます。
特に心室から頻脈が出ている場合、血液が全身に回らないこともあり、心室細動に移行することも考えられるので要注意といえます。
■頻脈:脈拍がバラバラ

「脈拍がバラバラ」で速く打ち、心房の中で空回りしている状態です。
加齢とともに増加する傾向にあって1割程度の割合で「心房細動」の症状が顕在化してきます。
「心房細動」そのもので死に至ることはありませんが、心房に血流のよどみが発生して血栓(血のかたまり)ができやすくなります。
この血栓が脳に詰まれば脳梗塞、心臓で詰まれば心筋梗塞となってしまいます。
血栓予防のための薬を処方してもらう必要があります。
こわくない不整脈
問題のないことが多いですが、何が原因で不正い脈が発症しているのか、心臓病が潜んでいないか、一度は心電図検査などで確認をしたほうが良いです。
おもな症状としては下記の通りです。
- 脈がたまに飛ぶ程度
- 自覚症状のない除脈
- 運動や精神的興奮によって脈が速くなる
- 安静時の頻脈:数十秒~数分の間に脈が速くなるが、脈拍数がせいぜい120回程度でその後徐々に遅くなる
心房細動と診断されて
私が不整脈と診断されたのは30歳代半ばでしたが、経過観察で特に何も対処は必要ありませんでした。
おそらくは、こわくない不整脈の部類だったのでしょう。

そこから約10年、45歳の時に健康診断の心電図検査で心房細動が検出されました。
現在も通院してる東京高輪病院の循環器内科での二次検査では、経過観察となりました。
でも、東京高輪病院での経過観察では、様々な治療方法の提案がありました。
■電気ショック
心房細動は心房での電気信号異常のため、電気ショックを心臓に充てることで電気信号のリズムを正常に戻す。
ただし、一度正常に戻っても再び心房細動が発症することがあるとのことです。
ちなみに、街中で見かけるAED(自動体外式除細動器)は心室細動を止めるため物で、心房細動の電気ショックの2倍以上の強力な電気を流すので注意が必要です。
■カテーテル
カテーテルを入れて異常が起きている心臓の部位を直接治療する。
合併症が発生するリスクもあるので、十分な説明を聞く必要があります。
■抗凝固薬
ワーファリンと呼ばれる薬を服用することで、血栓生成のリスクを軽減する。
つまり、投薬によって血液を固まりにくくするというものです。
私の心房細動は異常ではあっても安定していることからカテーテル治療はリスクの方が大きいので不採用となりました。

電気ショックは正常になる可能性もあるのでやってみることになりました。
処置を受ける当日、東京高輪病院を訪れて処置の流れの説明を受けて処置室へ移動。
睡眠薬が投与され、ベッドに寝ていると。。。。
胸への物凄い衝撃と共に痛みが走り目が覚めました。
処置をしている先生の会話から睡眠薬の量が不足していたため処置の途中で目が覚めてしまったようです。
その後、睡眠薬が追加されてその日の処置は終了しました。
結果は、慢性心房細動になっていたため、私の心臓自身が異常な脈拍を覚えてしまって変化はありませんでした。
施術中の痛みと、軽いやけどのような跡が残ったという記憶が残っただけです。
結局、50歳を迎えた時から、血栓生成のリスク回避のため、抗凝固薬の服用をしましょうと医者から言われました。
その後は、今現在も抗凝固薬の服用を継続しています。
処方薬の服用時の注意点
私は現在、ワーファリンを処方されています。
処方箋が提示されるまでの経緯と注意点をまとめてみました。
ワーファリンの処方については、CHADS(チャッズ)2スコアがポイントになります。
これは、下記の指標を数値化してリスクを判断している数値です。
おそらく、病院での診察では問診や血液検査、心電図検査等で知らないうちに調べられていると思います。
| C | 1 | 心不全、左室機能不全 |
| Congestive heart failure/LV dysfunction | ||
| H | 1 | 高血圧症 |
| Hypertension | ||
| A | 1 | 年齢75歳以上 |
| Age≧75y | ||
| D | 1 | 糖尿病 |
| Diabetes mellitus | ||
| S | 2 | 脳梗塞、一過性脳虚血発作の既往 |
| Stroke/TIA |
CHADS2スコアの点数が高いほど脳梗塞のリスクが高いと考えられていますので注意が必要ですね。
なお、最近ではワーファリンの他にも下記に示すような多種の薬があり、それぞれに特徴があります。
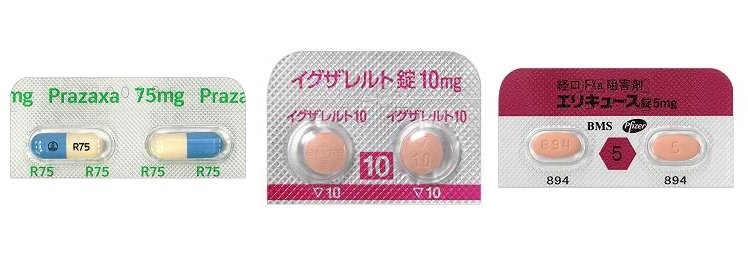
- ワーファリン
- ダビガトラン(プラザキサ)
- リバーロキサバン(イグザレルト)
- アピキサバン(エリキュース)
どの薬にも副作用がありますので、医師と相談のうえ処方していただくとよいでしょう。
多くの方々の口コミを薬の種類毎にまとめています。
ワーファリンは、こちらの記事で詳しく説明していますので、タップして確認してください。

ダビガトラン(プラザキサ)は、こちらの記事で詳細を説明していますので、タップして確認してください。

アピキサバン(エリキュース)は、こちらの記事で詳細を説明していますので、タップして確認してください。

私も新薬が出た時にワーファリンから変更するかどうか医師から話がありました。
定期的な血液検査が不要になり、ワーファリンでは納豆等の摂取制限のある食品もないという
ことでした。
でも、薬価が高すぎるので、いまだにワーファリンを継続しています。
ワーファリンを服用するにあたり、個々人で服用する量が異なり、食事にも摂取するビタミンの量など注意点があります。
■服用する量が決まるまでは試行錯誤
人それぞれで処方される分量が違います。
体重、疾患、年齢等が関係しているようですが、医師の話では量が決まるまでは経験値による試行錯誤だというのです。
目安となる数値は血液検査のPT-INRという値だそうです。
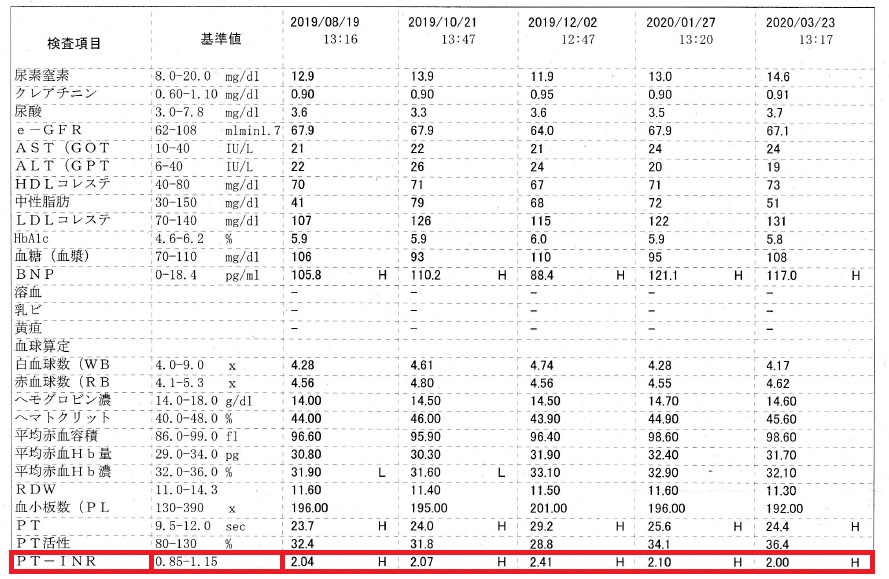
東京高輪病院からいただいた正常の基準値が0.85~1.15のところを2.00~3.00の値に引き上げるのだそうです。
検査結果は保存していましたが、最初の半年は1.60前後で9ケ月目でやっと2.10になりました。
その後も、体重が増えるとPT-INRの値は下がり、体重が減ると値が高くなるといった感じでワーファリンの分量調節は大変です。
体重を減らすためには、食事の摂取量を減らすことも大事ですが、運動することも大切です。
現在は、体重管理にも慣れてきているので、ここ数年は薬の分量も変化はありません。
■大好きな納豆も封印

ワーファリンはビタミンKを多量に摂取すると効能が薄れます。
そのため、ワーファリンの服用が決まった日から、納豆はもちろんのこと、一般に健康食品といわれる緑黄色野菜の摂取もほどほどにしなくてはならないという制約があります。
ビタミンKの摂取量の目安は150マイクログラム程度というところです。
また、アルコールも大量に摂取すると肝機能の低下によって、一時的に効き目が強くなってしまいます。
なお、習慣的にアルコールを摂取すると逆にワーファリンの分解酵素が増えて効き目が弱くなりますので要注意ですね。
|
参考:食品(100g)中に含まれるビタミンKの量(㎍)が多いもの |
|
| 玉露(葉) | 4,000 |
| 抹茶(粉) | 2,900 |
| 乾燥わかめ | 1,600 |
| 紅茶(葉) | 1,500 |
| 煎茶(葉) | 1,400 |
| ひき割り納豆 | 930 |
| パセリ | 850 |
| しそ | 690 |
| 素干しわかめ | 660 |
| 味付け海苔 | 650 |
| モロヘイヤ | 640 |
| 納豆 | 600 |
| あしたば(生) | 500 |
出典:ワーファリンとは?(http://saitama-city-hsp.jp/sections/shinzoukekkan_geka/pdf_shinzoukekkan_geka/02_wafarin.pdf)
■体重管理には運動も必要

心房細動を含めた不整脈の方の運動には注意が必要です。
運動というと多くの方が、サッカー、野球、バスケットボール、バレーボールなど激しいスポーツをイメージすると思います。
でも、心房細動のような循環器系の症状を持つ方の運動は、有酸素運動であることと無理をしないことが重要です。
筋肉を鍛えるわけではないので、有酸素運動で脂肪を燃焼させて、全身の血流を良くすることを念頭に置きましょう。
具体的には、全力の約半分である4割~6割程度の力で1回につき20~60分程度を目安にするといいです。
これだけでも、下記の効果を得ることができます。
- 体重管理
- 血液中のコレステロール改善
- 骨量減少の予防
- 基礎代謝の向上(肥満予防)
- 高血圧の予防/改善
- 睡眠障害の改善

具体的な運動としては以下の通りです。
- 散歩
- ジョギング
- サイクリング
- マラソン
- エアロビックス
- 遠泳 など
ただし、走行では体重の3~4倍の負担がひざ、足首、腰などにかかります。
歩行であればその負担が1.2倍程度に減少しますので、基本は歩行を中心に運動を心がけるといいでしょう。
旅行や観光にでかけたり、博物館や美術館を見学するだけで十分な運動になります。
1日あたり1万歩が歩行の目標とするのもいいです。
■出血!特に夏場は要注意

ワーファリンは血液をサラサラにする薬です。
言い換えれば、血液が固まるのを阻害する薬なので、出血すると止まりにくいのです。
特に、夏は気温の上昇と共に血管も膨張するので一層出血は止まりにくくなります。

歯磨きや髭剃り、オートバイや自転車の転倒事故にも十分な注意が必要です。
日常生活で鼻血や痰(たん)・尿・便に血が混じるなどの症状は医師に相談したほうがよいでしょう。
ワーファリンは薬の分量が安定している場合、あなた自身が体重や食事など生活習慣に注意していれば、かなり有効な薬です。
今回のコロナウィルスのように、病院に行けなくなった時には、下記から購入することも可能です。
ご自身の服用する量よりも多い場合はピルカッター等で薬を割って服用すると良いでしょう。



コメント